本書は、陰謀論の存在感が増す社会において、なぜこうした考え方が生まれ、広がり、力を持つようになってきたのかを考察している。
陰謀論とは、世の中の問題について、不確かな根拠のもとに「誰かの陰謀である」と決めつける考え方を指す。昔からあり、誰もがそうした考え方をする素質を持っているものだという。しかし、インターネットの出現によって陰謀論の世界は激変し、アクセスも容易になった。陰謀論は無視するのではなく、政治がそれらとどう関わっていくのかに目をこらしていく必要があるようだ。
中小企業が「標的型攻撃」の踏み台にならないための多層防御とは
1 油断大敵! あなたの会社もサイバー攻撃のターゲットに
「標的型攻撃」は、
特定の企業や組織をターゲットとして、機密情報や知的財産、アカウント情報(ID、パスワード)などを窃取しようとするサイバー攻撃
です。中国や北朝鮮といった国家を背景とする犯行グループの関与が疑われる事案も後を絶ちません。
IPA(情報処理推進機構)が毎年公表する「情報セキュリティ10大脅威」では、「機密情報を狙った標的型攻撃」が、初選出の2016年から11年連続で組織向け脅威として取り上げられており、2026年には第5位にランクインしています。

「うちは中小企業で、狙われるような機密情報もないし、関係ないだろう」と、仮にあなたがそう考えているのであれば、その認識は甘いと言わざるを得ません。
なぜなら、第1位の「ランサム攻撃による被害」、第2位の「サプライチェーンや委託先を狙った攻撃」などの端緒は、標的型攻撃メールなどによる侵入のことも多く、大企業に対する攻撃の踏み台として、「取引先である中小企業」が標的にされることもあるからです。巧妙な標的型攻撃を100%防ぐことは不可能です。
この記事では、標的型攻撃の主な手法を知った上で、ネットワークに侵入されることを前提とした「多層防御」の考え方について解説します。
2 標的型攻撃の主な手法
1)標的型攻撃メール
標的型攻撃の侵入経路として多く使われるのは、今なお、電子メールです。この「標的型攻撃メール」の手法は、簡単に言うと、
添付ファイル(Word、Excel、PDF、Zipなど)の開封や本文中のURLリンクのクリックを促すことで、マルウェアに感染させるもの
ですが、メール受信者の心理的な隙を突くために、手口が非常に巧妙化しています。
例えば、実在の取引先、上司や同僚、公的機関(税務署・保健所など)になりすましたり、採用応募や問い合わせをかたったりした、不審なメールを受信したことのある人も多いのではないでしょうか。
ここ数年は、AIの技術がすさまじい速度で発展しており、「不自然な日本語に気を付ける」といった、メールを読んだときの違和感による真偽の見極めは、通用しなくなってきています。
2)不正アクセス
攻撃者が何らかの方法でネットワークに不正アクセスし、追加の認証情報の窃取や不正アカウントの作成、バックドアの設置などを行い、「踏み台」として使うものです。
コロナ禍を経てよく見られるのが、テレワークのために設置したVPN機器が初期設定のままだったり、リモートデスクトッププロトコル(RDP)のポートがインターネットに公開されていて、簡単なパスワードだったりするケースです。そうすると、総当たり攻撃(ブルートフォースアタック)によって容易にネットワークに侵入されてしまいます。
3)ウェブサイトの改ざん(水飲み場型攻撃)
ターゲットが信頼している場所(=水飲み場)で待ち伏せする手口です。例えば、業界団体のニュースサイトなど、情報収集の目的でよく閲覧するウェブサイトがあったとします。そのウェブサイトのセキュリティ対策が甘いと、サイトが改ざんされ、マルウェアを仕掛けられて、そのサイトにアクセスするだけで、マルウェアに感染してしまう恐れがあります。
3 多層防御の考え方
情報システムのセキュリティ対策は、旧来、攻撃者による侵入をネットワークの入り口で防ぎ切れるという考えの下で、入り口対策に重きが置かれてきました。しかし、標的型攻撃は、入り口対策だけでは防ぎ切れません。メールフィルタリングやウェブフィルタリング、マルウェア対策ソフトの利用といった基本的な入り口対策に、内部対策、出口対策を重ね、一つの層が破られても別の層で守られるという、「多層防御」の考え方が重要です。
1)入り口対策
自社が管理するネットワーク、システムや端末などと、インターネットなどの外部環境との接続点で、不正な通信が入り込むことを防ぐ対策です。先に述べた基本的なメールフィルタリングやウェブフィルタリング、マルウェア対策ソフトの利用の他に、次のような対策が考えられます。
- 多要素認証(MFA):VPNやRDP、クラウドサービスへのアクセスには、ID/パスワードだけでなく、MFAを必須とし、不正ログインを防ぎます。
- パッチ管理:OSやソフトウェア、特にVPN機器などの脆弱性をなくすためのセキュリティパッチを、迅速かつ確実に適用します。
また、「標的型攻撃メール訓練」も有効です。標的型攻撃メールを疑似的に再現したメールを従業員に対して送信し、その開封状況や万が一、引っかかってしまった際の対応策が、会社のルールにのっとってきちんと実施できているか、などを可視化できます。
2)内部対策
入り口対策をすり抜けた不正な通信に対して、内部ネットワーク環境に保存・設置されている機密情報やシステム等に対する、攻撃の予兆などを検知・隔離するものです。次のような対策が考えられます。
- ふるまい検知:旧来のマルウェア対策ソフトは、パターンファイルにマッチする既知のウイルスを検出するものでした。ふるまい検知は、プログラムの挙動から悪意のあるマルウェアを検出する仕組みで、「不審な動作」をしているかどうかを監視するため、データベースに登録されていない新種のマルウェアにも対応可能です。
- EDR(Endpoint Detection and Response):PCやサーバーの「エンドポイント」でプログラムの動作などを監視し、その動きによってウイルスの感染を検知し、情報収集・調査や感染PCの遠隔隔離などをすることで、リスクを最小限に抑えるものです。
- XDR(Extended Detection and Response):EDRの情報に加え、ネットワーク機器やクラウドのログも相関的に分析し、より高度な脅威検知を実現します。
また、アクセス権限の適切な設定も重要です。本来の目的に必要な最低限の権限しか与えない、「最小特権の原則」を守るようにしましょう。
3)出口対策
組織内から重要な情報が外部に送信される段階で、被害を食い止める対策です。次のような対策が考えられます。
- 社外へのアクセス経路の制限:社内ネットワークとインターネットの間にプロキシサーバーを配置し、通信を仲介することで、有害なコンテンツや不正な宛先への通信を遮断します。
- WAF(ウェブ Application Firewall)の導入:WAFは、アプリケーションレベルで通信の中身を解析し、特定の条件にマッチする通信を検知・遮断します。
また、万が一、データが流出してしまっても情報にアクセスできないよう「データを暗号化」しておくことや、いつ、何が起きたのか調査し対策を講じるために、サーバーやウェブアプリケーションなどの「ログを記録」しておくことも重要です。
4 対策の定期的な見直しが不可欠
中小企業が「標的型攻撃」の踏み台にならないためには、多層的な防御策を講じることが求められます。「入り口」「内部」「出口」の各所で、それぞれの対策が連携して機能することで、初めて効果を発揮します。
そして、セキュリティを取り巻く環境は常に変化します。新たな脅威に対応するため、定期的に対策を見直し、改善していく継続的な取り組みが不可欠です。
5 参考
■国民のためのサイバーセキュリティサイト「標的型攻撃への対策」■
https://www.soumu.go.jp/main_sosiki/cybersecurity/kokumin/security/business/staff/04/
■国民のためのサイバーセキュリティサイト「電子メールとウェブサイトにおける対策」■
https://www.soumu.go.jp/main_sosiki/cybersecurity/kokumin/security/business/admin/05/
以上(2026年4月作成)
pj60382
画像:WM-WoodenMannequin–Adobe Stock
【管理会計】その選択をしなかった場合の結果を「機会費用」として検討する
1 質問: まだ確定していない注文を見込むべきか?
自社の商品Aをいくつ製造するか決めたいと思っています。既にB社から5000個の発注を受けていますが、営業担当者によるとB社以外からも5000個の注文をもらえる可能性があるとのこと。さぁ、選択です。
B社向けに5000個だけ製造するか、B社以外の販売も見込んで1万個製造するか
営業担当者が“いける”というのなら、B社以外の販売先の注文も受けたいものですが、もし注文がこなかったらと心配になります。こうしたシーンに直面することはよくあるので、判断の基準をご紹介します。
2 「機会費用」という感覚を持つ
「機会費用」とは、
ある選択をした場合に、選ばなかった別の選択をすることで得られた利益
のことです。商品Aの販売単価は1000円、製造原価は700円です。5000個だけ製造することを選んだ場合、B社以外の販売先に5000個販売することで得られたはずの利益150万円(=5000個×利益300円)が機会費用です。
機会費用は「収益の最大化」を意識して検討します。例えば、営業担当者がB社以外の販売先を複数見込んでおり、有力な先もあるのであれば、1万個の製造を選択しやすくなります。さらに大量生産で製造単価も下がるならなおさらです。
反対に、有力な見込み先がなく、製造単価も削減できないなら、5000個だけ製造してB社に売り切ったほうがよさそうです。在庫リスクはなく、営業担当者も他の商品の営業に注力できるので、商品Aの機会費用はなくなります。
3 機会費用を意識した優先順位
もう1つ、機会費用を検討するトレーニングをしましょう。
営業先にC社とD社とがあります。C社は過去に取引実績があり、要求も厳しくありません。競合他社も存在しないので、商談はスムーズに進むでしょう。C社で期待できる利益は400万円です。一方、D社は新規であり、要求はかなり複雑です。競合他社も多数存在するので、受注できるか分かりません。しかし、D社で期待できる利益は1200万円と、C社の3倍です。
C社かD社のいずれか1社としか取引ができないとすると、皆さんはどう判断しますか?
リスクを低減するならC社を優先して400万円を獲得します。800万円の機会費用が発生しますが、営業上のトラブルや、D社に対応することでリソースが割かれ、他の営業先に悪影響が生じることはありません。
反対にD社を選択する場合は何を考えるでしょうか。1200万円の利益は魅力的で、D社の要求に応えるための努力 (技術やノウハウ) は自社の財産になるかもしれません。競合他社に敗れても、将来に向けたビジネスの可能性が広がります。
これは単純な例ですが、機会費用を意識することでより深く検討できます。
4 後ろ髪を引かれても「サンクコスト」は気にしない
管理会計では「サンクコスト(埋没費用)」という考え方も重要です。サンクコストとは、
既に投資したコストや時間など
を指すものです。例えば、人気のラーメン店の行列に並んでいるとき、
予定より待ち時間が長くておなかペコペコだけど、ここまで待ったのだから我慢する
と、それまでのコストや時間を考慮するのがサンクコストの典型です。気持ちは分かりますが、意思決定においては、既に支払っているサンクコストは考慮しないのがセオリーです。そのため、
おなかペコペコなので、別の店にいく。ここまで待った時間は意識しない (諦める)
と、判断します。
ビジネスに話を戻しましょう。ビジネスでは常に撤退プランが準備されています。「これはやるべきではないかもしれない」 「無駄かもしれない」と気付いたとき、それまで費やしたコストや時間を考慮せず、素早く撤退の判断したほうがよいのです。
5 練習問題
(問題1)
商品Aの販売単価は1000円、製造単価は1~5000個では700円、5001~1万個では690円の商品があります。
B社以外への販売を考慮せず、5000個だけ製造しました。しかし、B社以外から5000個受注したとすると、機会費用はいくらになるでしょうか? なお、商品Aを販売する際の販売費及び一般管理費などは考慮しません。
(問題1の回答)
1万個製造する場合、5000個までの製造単価は700円、残り5000個は690円で作れます。この場合、B社以外に追加で5000個販売したときの機会費用は次の通りです。
155万円=(1000円-690円) ×5000個
(問題2)
商品Aの販売単価は1000円、製造単価は1~5000個までは700円、5001~1万個では690円の商品があります。
B社以外への販売を見込み、1万個製造しました。ところが、B社以外に納品する前に1000個に欠陥があることが判明し、1000個を追加で製造しました。また、納期が遅れたため、この1000個の販売単価を1000円から990円に値下げしました。一方、作り直し分の製造単価は680円に抑えることができました。
B社への5000個、B社以外への5000個は、全て販売できたものとした場合、作り直しが発生しなかった場合と比較してどう違うでしょうか?
(問題2の回答)
答えは以下の通りです。
マイナス69万円(=236万円-305万円)
1.1000個の作り直しが発生した場合の利益 (236万円)
- 売上高(a):999万円=1000円×9000個+990円×1000個
- 製造原価(b):763万円=700円×5000個+690円×5000個+680円×1000個
- 利益(a-b):236万円=999万円-763万円
2.作り直しが発生しなかった場合の利益 (305万円)
- 売上高(a):1000万円=1000円×1万個
- 製造原価(b):695万円=700円×5000個+690円×5000個
- 利益(a-b):305万円=1000万円-695万円
以上(2026年4月更新)
(監修 辻・本郷税理士法人税理士 安積健)
pj00277
画像:kapinon-Adobe Stock
ストレスチェックの対象は全企業へ!47項目の実務チェックリスト
1 いよいよ中小企業でも、ストレスチェック制度が義務に!
ストレスチェック制度とは、
社員が所定の質問に答えて自身のストレス状態を把握する「ストレスチェック」や、高ストレス者に対する「医師による面接指導」などの一連の施策のこと
です。現状、社員数が常時50人以上の会社は、年1回以上、ストレスチェック制度を実施する義務があります。これまでは常時50人未満の会社については現状努力義務でしたが、昨今のメンタルヘルス不調の増加などを受けて、
常時50人未満の会社においても、2025年5月14日から3年以内に、ストレスチェック制度の実施が「義務化」
されることになりました。
そのような状況となりましたので、中小企業も今のうちから義務化に向けた準備を進める必要があります。ただ、注意しなければならないのは、「健康診断と違って社員に受検を強制できない上に、受検結果も社員の同意がないと取得は不可」などストレスチェック制度特有のルールがあり、場当たり的に取り組むと法令違反や実務の抜け漏れが起きかねないという点です。
そこで、この記事では、
ストレスチェック制度で最低限押さえるべき47項目の実務チェックリスト
を紹介します。ストレスチェック制度を実施する前に、この記事の実務チェックリストを確認してみてください。
なお、厚生労働省では、ストレスチェック制度の実施が全企業で義務化されることを受け、「小規模事業場ストレスチェック制度実施マニュアル」を公表していますので、こちらもご確認ください。また、ストレスチェック制度の実施に当たって疑問や悩みがある場合は、労働者健康安全機構の「ストレスチェック制度サポートダイヤル」などもご利用ください。
厚生労働省「『小規模事業場ストレスチェック制度実施マニュアル』を公表します」
https://www.mhlw.go.jp/stf/newpage_69680.html
労働者健康安全機構「ストレスチェック制度サポートダイヤル」
https://www.johas.go.jp/sangyouhoken/helpline/tabid/1008/Default.aspx
2 これだけは押さえる! 実務チェックリスト47項目
ストレスチェック制度を実施する際は、次のチェックリストを実務の抜け漏れ防止にご活用ください。
チェックリストは、こちらからダウンロードできます。
(図表)【ストレスチェック制度の実務チェックリスト47項目】
| 区分 | 項目 | チェック |
| 会社の 現状 |
常時50人以上の社員(パート等や派遣社員を含む)がいますか?(50人以上いる場合、現時点でストレスチェック制度の実施は義務。50人未満の場合も、2025年5月14日から3年以内に実施は義務になります) | |
| ストレスチェック制度の対象になる社員を雇用していますか?(正社員、所定労働時間が正社員の4分の3以上かつ1年以上雇用見込みがあるパート等) | ||
| ストレス チェック |
実施者は決まっていますか?(医師・保健師、研修を修了した歯科医師・看護師・精神保健福祉士・公認心理師) | |
| 実施事務従事者(実施者の補佐役)は決まっていますか?(会社の労務担当者(直接的な人事権を持たない者)など。衛生推進者や安全衛生推進者の選任義務のある50人未満の事業場は、当該者を担当とすることが望ましい) | ||
| 実施者と実施事務従事者は社内に周知されていますか? | ||
| ストレスチェックの受検は努力義務になっていますか?(受検を強制するのは違法) | ||
| ストレスチェックの受検をどのように社員に勧奨するか決まっていますか?(書面、メールなど) | ||
| 実施時期と頻度は決まっていますか?(年1回以上。定期健康診断などの時期に合わせることも可) | ||
| 実施媒体は決まっていますか?(書面、ICTなど。併用も可) | ||
| 質問項目(調査票)は決まっていますか?(厚生労働省「職業性ストレス簡易調査票(57項目)」など) | ||
| 質問項目に「性格検査」「適性検査」「うつ病検査」などが含まれていませんか?(ストレス状態の把握が目的なので、目的に関係ない項目は除外) | ||
| ストレスの程度の評価方法や高ストレス者の選定方法・基準は決まっていますか?(厚生労働省「労働安全衛生法に基づくストレスチェック制度実施マニュアル」など) | ||
| 社員に提供する受検結果の内容は決まっていますか?(ストレスの特徴・傾向、ストレスの程度、医師による面接指導の要否は必ず通知) | ||
| 実施者から社員への受検結果の提供方法は決まっていますか?(書面、メール、ICTで受検する場合は受検終了後に画面に表示するなど) | ||
| 受検結果が他人に類推されないように配慮していますか?(「高ストレスの社員だけに、職場で受検結果を配布する」などの方法は不適当) | ||
| 会社が実施者から受検結果を取得する場合、社員から同意を得るようになっていますか?(同意がなければ、受検結果の取得は不可) | ||
| 受検結果の取得について、社員から同意を得る方法は決まっていますか?(書面、メールなど。衛生委員会の合議などで包括的に同意を得るのは不可) | ||
| 受検結果を誰が保存するか決まっていますか?(実施者、実施事務従事者、会社(社員から同意を得た場合)) | ||
| 受検結果をどこに保存するか決まっていますか?(社内サーバー、キャビネット、委託先である外部機関の保管場所など) | ||
| 受検結果を何年保存するか決まっていますか?(会社が保存する場合、5年間(義務)。実施者などが保存する場合も5年間が望ましい) | ||
| 第三者に見られないよう、受検結果の管理体制を整えていますか?(システムへのログインパスワードの管理、キャビネットの鍵の管理など) | ||
| ストレスチェックを外部に委託する場合、外部機関に「サービス内容事前説明書」の作成・提出を求め、内容について説明を受けていますか?(実施体制・実施方法・料金体系・面接指導・情報管理など。社員数が常時50人未満の場合、原則外部委託を推奨) | ||
| 医師に よる 面接指導 |
面接指導を実施する条件は決まっていますか?(ストレスチェックで高ストレス者に該当し、実施者が必要と認めた場合) | |
| 面接指導の申し出を、誰が、いつ、どのように社員に勧奨するか決まっていますか?(実施者が望ましく、ストレスチェック終了後概ね1カ月以内、書面、メールなど) | ||
| 面接指導は医師のうち、誰が実施するか決まっていますか?(産業医、地域産業保健センターの医師など) | ||
| 社員が面接指導を申し出る方法は決まっていますか?(書面、メールなど) | ||
| 面接指導をいつ、どこで実施するか決まっていますか?(申し出後概ね1カ月以内、社内や地域産業保健センターの個室など) | ||
| オンラインで面接指導を実施する場合、対応方法などを検討していますか?(衛生委員会などでの審議、社員への周知、面接環境の整備など) | ||
| 面接指導の実施時期、実施場所を社員に通知する方法は決まっていますか?(書面、メールなど) | ||
| 就業上の措置について、いつ、どのように医師から意見を聴取するか決まっていますか?(面接指導後概ね1カ月以内、書面、メールなど) | ||
| 面接指導の結果を記録・保存する体制が整っていますか?(会社が記録し、会社が5年間保存(義務)) | ||
| 就業上の 措置 |
措置の内容(労働時間の短縮、配置転換など)の決定方法は決まっていますか?(社員との話し合いで決定するよう努める。産業医などが同席するのが望ましい) | |
| 措置の実施、変更、解除などについて、関係者と連携する体制が整っていますか?(産業医などに随時相談する、職場の管理監督者に措置の目的や内容を説明するなど) | ||
| 社員のストレス状態が改善した場合の方針は決まっていますか?(産業医などの意見を聴いた上で、通常の勤務に戻すなど) | ||
| 集団ごとの集計・分析 | ストレスチェックの受検結果を集団(部、課など)ごとに集計・分析していますか?(実施は努力義務) | |
| 集団ごとに集計・分析する場合、個人が特定されないよう配慮していますか?(集団は10人以上とするなど。集計・分析の単位が10人を下回る場合には、個人が特定される恐れがあるため、原則として集団分析結果の提供を受けてはいけない) | ||
| 集計・分析結果の活用方法は決まっていますか?(結果を基に、ストレスチェックの実施者などから職場改善について意見を聴くなど) | ||
| 集計・分析結果を記録・保存する体制が整っていますか?(会社が記録し、会社が5年間保存するのが望ましい) | ||
| 相談窓口 | ストレスチェック制度に関する情報開示や苦情対応のための相談窓口がありますか?(社内の労務担当者、外部機関など) | |
| 情報開示の請求や苦情の申し立て方法は決まっていますか?(書面、電話、メールなど) | ||
| 窓口担当者の守秘義務について、社内に周知していますか? | ||
| 就業規則 など |
ストレスチェック実施方針を定め、表明しましたか?(ストレスチェック制度の実施目的、実施要領、個人情報の保護など) | |
| ここまでの内容を就業規則(ストレスチェック実施規程など)に落とし込みましたか?(ストレスチェック制度の実施方法の詳細、受検結果の取扱いなど) | ||
| 制度全般において、社員に不利益な取扱いが生じないルールになっていますか?(ストレスチェックを受けない社員や受検結果が良くない社員の評価を下げるなど) | ||
| ストレスチェック制度の実施に当たり、社内にて意見聴取を行いましたか?(常時50人以上の場合は衛生委員会など。50人未満の場合は社員から広く意見を募るなど) | ||
| 就業規則については、過半数労働組合(ない場合は過半数代表者)の意見を聴取した上で、労働基準監督署に届け出て、社内に周知しましたか? | ||
| その他 | ストレスチェックの実施後、所轄労働基準監督署への報告が必要なのを知っていますか?(心理的な負担の程度を把握するための検査結果等報告書。常時50人未満の会社は現状不要だが、社員数のカウント方法に要注意) |
(出所:日本情報マート作成)
最後(その他)の「心理的な負担の程度を把握するための検査等報告書」については、常時50人未満の会社は現状提出不要ですが、社員数のカウント方法に注意が必要です。
ストレスチェックの「50人」は、正社員と、所定労働時間が正社員の4分の3以上かつ1年以上雇用見込みがあるパート等が何人いるかで判断しますが、心理的な負担の程度を把握するための検査等報告書の「50人」は、
ストレスチェックの対象者のように契約期間や週の労働時間によるのではなく、常態として使用されているかどうかで判断するので、労働時間が短いパート等も対象になり得る
からです。
なお、この報告書は、
「電子政府の総合窓口(e-Gov)」によるオンラインでの提出(電子申請)が原則義務化
されているので注意が必要です。
厚生労働省「労働局・労働基準監督署への申請・届出はオンラインをご活用ください」
https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/koyou_roudou/roudoukijun/denshishinsei.html
以上(2026年4月更新)
(監修 人事労務すず木オフィス 特定社会保険労務士 鈴木快昌)
pj00337
画像:takasu-Adobe Stock
【規程・文例集】「ストレスチェック制度実施規程」のひな型
1 50人未満の事業場もストレスチェックの実施が義務に?
ストレスチェック制度とは、
労働者が所定の質問に答えて自身のストレス状態を把握する「ストレスチェック」や、高ストレス者に対する「医師による面接指導」等の、労働者のメンタルヘルス不調の未然防止を主な目的とした一連の取り組みのこと
です。労働者数が50人以上の事業場は、年1回以上、ストレスチェックを実施しなければなりません。50人未満の事業場は努力義務でしたが、昨今のメンタルヘルス不調の増加等を受け、
労働者が50人未満の事業場においても、2025年5月14日から3年以内に、ストレスチェックの実施が「義務化」
されることになりました。
ストレスチェック制度を実施するには、制度の実施体制や受検結果の取扱い等について、社内ルール(ストレスチェック制度実施規程等)を定める必要があります。問題は、
ストレスチェック制度と健康診断のルールを混同している会社が少なくないこと
です。どちらも労働者の健康状態をチェックするための制度ですが、両者は似て非なるものです。

「健康診断と混同している部分があるかもしれない・・・・・・」という人は、次章で専門家が監修したストレスチェック制度実施規程のひな型を紹介していますので、自社のルールと照らし合わせながら確認してみましょう。
2 ストレスチェック制度実施規程のひな型
以下で紹介するひな型は一般的な事項を一例として示したものです。実際にこのような規程を作成する際には、必要に応じて専門家のアドバイスを受けることをお勧めします。
【ストレスチェック制度実施規程のひな型】
第1章 総則
第1条(目的)
本規程は、株式会社○○○○(以下「会社」)が、労働安全衛生法第66条の10の規定に基づく「心理的な負担の程度を把握するための検査等」(以下「ストレスチェック制度」)を実施するに当たり、その実施方法等を定めるものである。本規程に定めのない事項は、労働安全衛生法その他の関係法令によるものとする。
第2条(定義)
本規程において使用する語句の定義は次の各号に定める通りである。
- ストレスチェック:
ストレスに関する質問票に従業員が記入し(またはITシステムに入力し)、それを集計・分析することで、従業員が自らのストレスの状態を調べる検査。 - ストレスチェック制度:
ストレスチェックの結果を踏まえた医師による面接指導や集団分析等、労働安全衛生法第66条の10に係る一連の取り組みの総称。 - 衛生委員会:
労働安全衛生法第18条に定められている組織で、従業員の健康障害を防止するための基本となるべき対策等を調査審議する。 - 衛生管理者:
労働安全衛生法第12条に定められている者で、従業員の安全または衛生のための教育の実施等、衛生にかかる技術的事項を管理する者。 - 産業医:
労働安全衛生法第13条に定められている者で、健康診断や面接指導の実施、作業環境の維持管理や作業の管理等の従業員の健康管理、健康教育等の業務を行う、医学に関する専門的知識を有する医師。 - 集団分析:
ストレスチェックの結果を、個人が特定されない一定の規模で分析すること。
第3条(適用範囲)
1)ストレスチェック制度の適用範囲は、次の各号のいずれにも該当する従業員である。
- 会社と期間の定めのない労働契約を交わしている従業員。次のいずれかに該当する期間の定めのある労働契約を交わしている従業員を含む。
a. 労働契約の契約期間が1年以上の従業員
b. 契約更新により1年以上使用される予定の従業員
c. 契約更新により1年以上継続して使用されている従業員 - 1週間の労働時間数が、当該事業場の同種の業務に従事する通常の従業員の4分の3以上の従業員。
2)会社は、原則として人材派遣会社等から当社に派遣されている派遣労働者をストレスチェック制度の適用対象としない。
第4条(趣旨等の周知)
会社は、次の各号に定める内容を社内掲示板に掲示するほか、本規程を配布する等の方法により、ストレスチェック制度の趣旨等を従業員に周知する。
- ストレスチェック制度は、従業員自身のストレスへの気付きおよびその対処の支援並びに職場環境の改善を通じて、メンタルヘルス不調となることを未然に防止する一次予防を目的とするものであり、メンタルヘルス不調者の発見を一義的な目的とはしないものである。
- 従業員にストレスチェックの受検義務はない。ただし、専門医療機関に通院中等の特別な事情がない限り、受検することが望ましい。
- ストレスチェックの結果は直接本人に通知され、本人の同意なく会社が結果を入手することはない。従って、ストレスチェックを受検するときは、正直に回答することが重要である。
- 本人がストレスチェックの結果を会社に提供することに同意した場合や、医師による面接指導を申し出た場合、会社はそれらによって得た情報を本人の健康管理のために限って使用する。
- 本規程第37条に定める事項。
第2章 ストレスチェック制度の実施体制
第5条(ストレスチェック制度担当者)
1)ストレスチェック制度担当者(以下「担当者」)は、ストレスチェック制度の実施計画の策定や計画に基づく実施の管理等の実務を行う。
2)担当者は人事労務課の従業員および衛生管理者とし、その氏名は社内掲示板に掲示する等の方法により従業員に周知する。
3)人事異動等により担当者の変更があった場合は、その都度、同様の方法により従業員に周知する。本規程第6条のストレスチェックの実施者、第7条のストレスチェックの実施事務従事者、第8条の面接指導の実施者についても同様の扱いとする。
第6条(ストレスチェックの実施者)
1)ストレスチェックの実施者(以下「実施者」)は、実際にストレスチェックを行うほか、ストレスチェック制度の実施計画の策定等にも積極的に協力する。
2)実施者は会社の産業医および保健師の2名とし、産業医を実施代表者、保健師を共同実施者とする。
第7条(ストレスチェックの実施事務従事者)
1)ストレスチェックの実施事務従事者(以下「実施事務従事者」)は、実施者の指示のもと、ストレスチェックの日程調整、従業員等への連絡、調査票の配布と回収、結果のデータ入力等の各種事務処理を担当する。
2)実施事務従事者は人事労務課の従業員および衛生管理者とするが、人事に関する権限を有する者は実施事務従事者になることはできない。
第8条(面接指導の実施者)
ストレスチェックの結果に基づく面接指導の実施者は会社の産業医とする。
第3章 ストレスチェック制度の実施方法
第1節 ストレスチェック
第9条(ストレスチェックの実施時期)
ストレスチェックは1年以内ごとに1回実施するものとし、実施時期は業務の状況を勘案して部門ごとに設定する。
第10条(対象者)
1)適用対象となる従業員は、専門医療機関に通院中等の特別な事情がない限り、実施時期にストレスチェックを受検するように努めなければならない。
2)ストレスチェック受検の意思があるものの、出張等の業務上の都合により、ストレスチェックの実施期間にストレスチェックを受検することができなかった従業員は、会社が別途指定する実施時期にストレスチェックを受検するものとする。
3)ストレスチェックの実施時期の全期間に休職しており、休職期間が1ヵ月以上の従業員については、ストレスチェックの対象外とする。
第11条(受検の勧奨)
会社は、従業員の受検状況を把握し、未受検の従業員に対して、実施事務従事者または各職場の管理者を通じて受検の勧奨を行うことがある。
第12条(調査票および方法)
1)ストレスチェックは、厚生労働省「職業性ストレス簡易調査票(57項目)」を用いて行う。
2)ストレスチェックは、社内LANを用いてオンラインで実施する。社内LANが利用できない従業員は、紙媒体で実施する。
第13条(ストレスの程度の評価方法・高ストレス者の選定方法)
1)ストレスチェックの個人結果の評価は、厚生労働省「労働安全衛生法に基づくストレスチェック制度実施マニュアル」(以下「マニュアル」)に示されている素点換算表を用いて換算し、その結果をレーダーチャートに示すことにより行う。
2)高ストレス者の選定は、マニュアルに示されている「評価基準の例 (その1)」に準拠し、以下のいずれかに該当する者を高ストレス者とする。
- 「心身のストレス反応」 (29項目) の合計点数が77点以上である者。
- 「仕事のストレス要因」 (17項目) および 「周囲のサポート」 (9項目)を合算した合計点数が76点以上であって、かつ「心身のストレス反応」 (29項目) の合計点数が63点以上の者。
第14条(ストレスチェックの結果の通知方法)
ストレスチェックの個人結果の通知は、「実施者または実施者の指示を受けた実施事務従事者」(以下「ストレスチェックの結果通知者」)が実施者名で行う。通知方法は、原則として各従業員に電子メールを送信することで行うが、電子メールが利用できない従業員および電子メールを希望しない従業員に対しては封筒に封入し、紙媒体で通知する。
第15条(セルフケア)
従業員は、ストレスチェックの結果および結果に記載された実施者の助言・指導に基づき、ストレスを軽減するためのセルフケアを適切に行うように努めなければならない。
第16条(会社への結果提供に関する同意の取得方法)
実施者は、ストレスチェックの結果を従業員に通知する際、その内容を会社に提供することについて同意するか否かの意思確認を行う。従業員が同意する場合は、従業員は結果通知の電子メールに添付または封筒に同封された「同意書」(省略。以下、同様)に入力または記入し、発信者宛てに送付するものとする。同意書の提出が確認された場合、ストレスチェックの結果通知者は、実施者の指示により、ストレスチェックの結果の写しおよび「同意書」の写しを人事労務課に提供する。
第17条(ストレスチェック受検時の賃金の取扱い等)
1)ストレスチェックの受検に要する時間は業務時間として取り扱う。
2)従業員は、業務時間中にストレスチェックを受検するものとし、管理者は従業員がストレスチェックを受検する時間を確保できるように配慮しなければならない。
第2節 医師による面接指導
第18条(面接指導の申出の方法)
1)ストレスチェックの結果、医師による面接指導を受ける必要があると判定された従業員が医師の面接指導を希望する場合、結果通知の電子メールに添付または封筒に同封された「面接指導申出書」(省略。以下、同様)に入力または記入し、結果通知の電子メールあるいは封筒を受け取ってから30日以内に、発信者宛てに送付するものとする。
2)医師による面接指導を受ける必要があると判定された従業員から、結果通知後20日以内に「面接指導申出書」の提出がなされない場合は、ストレスチェックの結果通知者は、実施者の指示により、実施者名で電子メールまたは電話により申出の勧奨を行う。また、結果通知後30日を経過する前日に最終的な意思確認を行う。この際、第三者にその従業員が面接指導の対象者であることが知られないよう配慮する。
3)医師による面接指導を受ける必要があると判定された従業員以外の従業員から、面接指導の申出を受けた場合、会社はこれを拒むことができる。
第19条(面接指導の実施方法)
1)面接指導の実施日時および場所は、面接指導の実施者または面接指導の実施者の指示を受けた実施事務従事者が、該当する従業員およびその管理者に電子メールまたは電話により通知する。この際、第三者にその従業員が面接指導の対象者であることが知られないよう配慮する。なお、面接指導の実施日時は、「面接指導申出書」が提出されてから、30日以内に設定する。
2)通知を受けた従業員は、指定された日時に面接指導を受けるものとし、管理者は従業員が指定された日時に面接指導を受けることができるよう配慮しなければならない。
第20条(面接指導結果に基づく医師の意見聴取方法)
会社は、面接指導が終了してから30日以内に、「面接指導結果報告書兼意見書」(省略。以下、同様)により、面接指導の実施者から結果の報告および意見の提出を受ける。
第21条(面接指導結果を踏まえた措置の実施方法)
1)面接指導の実施者から、面接指導の結果を踏まえた就業上の措置が必要であるとの意見書が提出され、これに基づいて会社が人事異動を含めた就業上の措置を実施する場合、人事労務課の担当者が該当する従業員に就業上の措置の内容およびその理由等を説明する。なお、前記説明を行う際は面接指導の実施者も同席するものとする。
2)従業員は、正当な理由がない限り、会社が指示する就業上の措置に従わなければならない。
第22条(面接指導を受けるのに要する時間の賃金の取扱い)
面接指導を受けるのに要する時間は業務時間として取り扱う。
第3節 集団ごとの集計・分析
第23条(集計・分析の対象集団)
ストレスチェックの結果の「集団ごとの集計・分析」(以下「集団分析」)は、原則として、課ごとの単位で行う。ただし、10人未満の課については、他の課と合算する等して個人が特定されない規模で行う。
第24条(集計・分析の方法)
集団分析は、マニュアルに示されている仕事のストレス判定図を用いて行う。
第25条(集計・分析結果の利用方法)
1)ストレスチェックの結果通知者は、実施者の指示により、人事労務課に集団分析の結果(個人のストレスチェックの結果が特定されないもの)を提供する。
2)会社は、集団分析の結果に基づき、必要に応じて、職場環境の改善のための措置、管理者に対する研修を行う。従業員は、会社が行う職場環境の改善のための措置の実施に協力しなければならない。
第4章 記録の保存
第26条(ストレスチェックの結果の記録の保存担当者)
ストレスチェックの結果の記録の保存担当者は、実施事務従事者である衛生管理者とする。
第27条(ストレスチェックの結果の記録の保存期間・保存場所)
ストレスチェックの結果の記録は、会社のサーバーまたは金庫内に5年間保存する。
第28条(ストレスチェックの結果の記録の保存に関するセキュリティの確保)
保存担当者は、会社のサーバーまたは金庫内に保管されているストレスチェックの結果が第三者に閲覧されることがないよう、パスワードの設定等、必要な管理を徹底しなければならない。
第29条(会社に提供されたストレスチェックの結果・面接指導結果の保存方法)
1)人事労務課は、従業員の同意を得て会社に提供されたストレスチェックの結果の写しおよび「同意書」の写し、ストレスチェックの結果通知者から提供された集団分析の結果、「面接指導結果報告書兼意見書」を、社内の金庫に5年間保存する。
2)人事労務課は、金庫内に保管されている前項の資料が第三者に閲覧されることがないよう、必要な管理を徹底しなければならない。
第5章 ストレスチェック制度に関する情報管理
第30条(ストレスチェックの結果の共有範囲)
従業員の同意を得て会社に提供されたストレスチェックの結果の写しおよび「同意書」の写しは、人事労務課内のみで保有する。
第31条(面接指導結果の共有範囲)
「面接指導結果報告書兼意見書」は、人事労務課内のみで保有する。そのうち就業上の措置の内容等、職務遂行上必要な情報に限定して、該当する従業員の管理者および上司に提供する。
第32条(集団分析結果の共有範囲)
1)実施者から提供された集団分析の結果は、人事労務課内で保有するとともに、課ごとの結果については当該課の管理者に提供する。
2)会社は、集団分析の結果とそれに基づいて実施した措置の内容を、衛生委員会に報告する。
第33条(健康情報の取扱いの範囲)
ストレスチェック制度に関して取り扱われる従業員の健康情報のうち、診断名、検査値等の生データや詳細な医学的情報は実施者が取り扱うものとし、人事労務課に関連情報を提供する際は、適切に加工しなければならない。
第6章 情報開示、訂正、追加および削除と苦情処理
第34条(情報開示等の手続き)
従業員は、ストレスチェック制度に関して情報の開示等を求める際には、「ストレスチェック制度の情報開示等請求書」(省略)を人事労務課に提出するものとする。
第35条(苦情申し立ての手続き)
従業員は、ストレスチェック制度に関する情報の開示等について苦情の申し立てを行う際には、「ストレスチェック制度の苦情申立書」(省略)を人事労務課に提出するものとする。
第36条(守秘義務)
従業員からの情報開示等や苦情申し立てに対応する人事労務課の従業員は、それらの職務を通じて知り得た従業員の秘密を第三者に漏らしてはならない。
第7章 不利益な取扱いの防止
第37条(会社が行わない行為)
会社は、ストレスチェック制度に関して次の行為を行わない。
- 医師による面接指導の申出を行った従業員に対して、申出を行ったことを理由として、その従業員に不利益となる取扱いを行うこと。
- 従業員の同意を得て会社に提供されたストレスチェックの結果を理由として、その従業員に不利益となる取扱いを行うこと。
- ストレスチェックを受検しないことを理由として、その従業員に不利益となる取扱いを行うこと。
- ストレスチェックの結果を会社に提供することに同意しないことを理由として、その従業員に不利益となる取扱いを行うこと。
- 医師による面接指導が必要とされたにもかかわらず、その申出を行わないことを理由として、その従業員に不利益となる取扱いを行うこと。
- 就業上の措置を行うに当たって、面接指導の実施者から意見を聴取する等、労働安全衛生法および労働安全衛生規則に定められた手順を踏まずに、その従業員に不利益となる取扱いを行うこと。
- 面接指導の結果に基づく就業上の措置を行うに当たって、面接指導の実施者の意見と内容・程度が著しく異なる等必要と認められる範囲内となっていないものや、従業員の実情が考慮されていないもの等、労働安全衛生法その他の法令に定められた要件を満たさない内容で、その従業員に不利益となる取扱いを行うこと。
- 面接指導の結果に基づく就業上の措置として、次に掲げる措置を行うこと。
a.解雇すること。
b.期間を定めて雇用される従業員について契約の更新をしないこと。
c.退職勧奨を行うこと。
d.不当な動機・目的をもってなされたと判断されるような配置転換や職位(役職)の変更を命じること。
e.その他の労働契約法等の労働関係法令に違反する措置を講じること。
第8章 雑則
第38条(改廃)
本規程の改廃は、衛生委員会において調査審議を行い、その結果に基づいて変更を行うものとする。
附則
本規程は、○年○月○日より実施する。
以上(2026年4月更新)
(監修 のぞみ総合法律事務所 弁護士 坪井諒介)
pj00162
画像:ESB Professional-shutterstock
【申込締め切りました】2026年5月27日開催!従業員定着・採用力強化セミナーの開催のご案内
2026年5月27日、きらやか銀行は、リクルート、インディードリクルートパートナーズとの共催で、「従業員定着・採用力強化セミナー」を開催いたします。
このセミナーでは、離職のメカニズムと採用・定着の工夫についてわかりやすくご紹介いたします。
このページの最後に、従業員定着・採用力強化に役立つコンテンツも紹介していますので、ぜひご覧ください!
↑クリックで拡大表示↑
【お申し込みは締め切りました】お申し込みいただきました方、誠に有り難うございました
お申し込み締め切りは2026年5月20日(水)17:00です。
開催概要
- 日時:2026年5月27日(水) 15:00~17:00(受付開始14:30)
- 会場:きらやか銀行本社 3階大会議室(定員50名)、
ZOOMでのオンライン(定員制限なし) - 参加費:無料
講師
- 「採用定着に向けた当行の取組みについて」
きらやか銀行 総務部 副部長 戸津 智也 - 「『守りの“人材定着” ×攻めの“採用PR ”』の新常識」
株式会社リクルート 小山 拓 氏
株式会社インディードリクルートパートナーズ 武田 梨那 氏
プログラム
- 14:30-15:00 受付開始
- 15:00-15:05 開会挨拶
- 15:05-15:25 「採用定着に向けた当行の取組みについて」
きらやか銀行 総務部 副部長 戸津 智也 - 15:25-16:45 「『守りの“人材定着” ×攻めの“採用PR ”』の新常識」
株式会社リクルート 小山 拓 氏
株式会社インディードリクルートパートナーズ 武田 梨那 氏 - 16:45-16:55 質疑応答
- 16:55-17:00 閉会挨拶
きらやか銀行 法人サポート部 担当:鈴木、福田
電話:023-628-3822(直通)
きらやか情報ステーションでは、従業員定着・採用力強化に役立つコンテンツも公開しています。ぜひご覧ください!
【管理会計】見えない人件費、役割に付随する仕事も想定して判断せよ!
1 質問:売上高より低い人件費なら“お得な採用”?
年間売上高が600万円の新規取引先を獲得しました!
人手が足りなくなるので、「年収480万円(月額給与30万円×12ヵ月+賞与60万円×2回)」で人材を採用しようと考えています。単純に、
600万円-480万円で120万円のプラスである
ということで、採用を進めてよいでしょうか。こうしたシーンに直面することはよくあるので、判断の基準をご紹介します。
2 「見えない人件費」とその正体
人件費には、社員が認識していない「見えない人件費」があります。例えば、法定福利費(健康保険料、厚生年金保険料、介護保険料、雇用保険料など)や、法定外福利費(通勤手当や住宅手当など)、教育訓練費などがあります。これらをすべて合計した人件費を総額人件費と呼び、
総額人件費の目安は年間給与の1.5~2倍程度
といわれます。年収480万円の社員の総額人件費は720万円以上です。

3 売上の全てが利益になるわけではない
利益の「中身」に注目しましょう。経営判断において重要なのは、売上高そのものではなく、そこから原材料費や外注費などの変動費(売上の増減に合わせて変わる費用)を差し引いた「限界利益(げんかいりえき)」です。
人件費は、売上の増減に関わらず発生する固定費(売上に関係なくかかる費用)の代表格であり、この「限界利益」の中から支払われるからです。
したがって、
新たに採用した人が生み出す限界利益 > その人の総額人件費
という関係が成り立たなければ、採用すればするほど会社は赤字になります。
例えば、総額人件費が720万円、限界利益率(売上高に対する限界利益の割合)が60%と仮定した場合、
1200万円=720万円/0.6
という計算になります。これは、その人の人件費を賄うためだけに、最低でも年間1200万円の売上を上げなければならないことを意味しています。このライン (損益分岐点)を超えて初めて、会社に本当の利益が残るのです。
4 ABCで人件費を配賦する
「配賦」についても知っておきましょう。例えば、製品Aの販売を担当する社員の人件費は、全額が製品Aの販売に振り向けられるわけではありません。通常、他の商品の販売や事務作業などもしているからです。
配賦とは、
複数の部門・製品・業務などにまたがって発生する費用を、各部門・製品・業務などに適正に費用配分すること
であり、原価計算ではある基準を持って行われます。いくつかの方法がありますが、知っておいてほしいのはABC (活動基準原価計算)です。
ABCとは、アクティビティ (活動)を基準として原価を計算する手法です。例えば、検品作業にかかる費用は次の算式で算出します。
検品作業の費用=1時間当たりの人件費×製品1個当たりの時間×出荷個数
1時間当たりの人件費を3000円、製品1個当たりの時間では検品作業が15分、その他作業が10分の場合、出荷個数が100個(例1) と50個 (例2) の計算は次の通りです。

ここでは話を単純にしていますが、人件費に限らず原価を配賦するためのイメージがつくかと思います。
5 練習問題
1)(問題1)
年間給与などが500万円の人の総額人件費を賄える売上はどのくらいですか? なお、総額人件費は年間給与の1.5倍、売上高に対する限界利益率が50%とします。
2)(問題1の回答)
総額人件費は「500万円×1.5」で計算します。また、総額人件費を賄うことができる売上は、「750万円/50%」 で計算します。
問題1の答え:1500万円=750万円/0.5
上の数式の「0.5」は、本ケースの売上総利益率です (50%(1-0.5))。
3)(問題2)
製品Aの販売にかかる利益を算出するため、ABCに基づいて人件費の配賦を行います。どのような情報が必要ですか?
4)(問題2の回答)
この記事で紹介してきた内容に基づくと、
- 販売に関するアクティビティ
と、各アクティビティに関する、
- 1時間当たりの人件費
- 製品1個当たりの時間
- 出荷個数
となります。なお、この例では「製品1個当たり」を基準にしていますが、「製品10キログラム当たり」など、費用の発生実態に合わせて基準を変更しましょう。
以上(2026年4月更新)
(監修 税理士法人AKJパートナーズ 公認会計士 仁田順哉)
pj00322
画像:ponta1414-Adobe Stock
中小企業も要注目! 取引先から選ばれる条件「脱炭素経営」してますか?
1 「脱炭素」を経営の中心に据える
「GX(グリーン・トランスフォーメーション)とか、脱炭素って言うけれど、うちのような中小企業には関係ないのでは?」。もしそう思ったなら、それは危うい考えかもしれません。製造業や建設業を中心に、「脱炭素経営」は単なる環境貢献ではなく、「取引先として選ばれるための絶対条件」へと変わってきているからです。
現在、大手メーカーやゼネコン(発注元)は、自社だけの温室効果ガス排出量削減だけでなく、サプライチェーン全体 (Scope 3) での削減を強く求められています。つまり、取引先である皆さんが「脱炭素に取り組んでいない」という事実は、発注元にとって見過ごすことのできない「リスク」となってしまうのです。
逆に言えば、いち早く「脱炭素経営」に向けてかじを切ることは、競合他社に対する優位性につながります。「あの会社に頼めば、我々のCO2排出量も減らせる」。そう思わせることが、今後の受注を勝ち取る最強の営業ツールにもなり得るのです。
中小企業の経営者の皆さんが今すぐ行うべきなのは、脱炭素を「コスト」としてではなく、「受注を守り、生き残るための投資」と再定義することです。
この記事では、「何をやればよいか分からない」 「投資に回せるほど余裕はない」と悩む経営者の皆さんに、国や自治体の支援施策をうまく利用しながら、いかにしてこの厳しい状況をチャンスに変えるか、経済産業省 (資源エネルギー庁) が主導する事業者向けの支援施策を中心に具体的な道筋を解説します。
2 出費を抑え、支援施策を戦略的に活用する「3ステップ」
「『脱炭素』の重要性は分かるけれど、具体的にどうすれば?」 というのが本音でしょう。だからこそ、国や自治体の支援施策を戦略的に活用する次の3ステップをおすすめします。
1)ステップ1:まずは「見える化」で現状を把握
まずは自社の「エネルギー使用量」や「CO2排出量」がどれくらいなのか、基礎データを「見える化」することから始めます。中心的な役割を果たすのが「省エネ診断」です。「省エネ診断」は、専門家が無料で現場を訪れ、どの設備がエネルギーを浪費しているか、どこをどうすれば消費電力を抑えられるかなどを数値化してくれる支援施策です。
足元では、前年度に続いて、省エネルギーセンターが、令和8年度「中小企業等エネルギー利用最適化推進事業費 (エネルギー利用最適化診断等事業)」の補助事業者として採択されました。詳しくは令和8年度予算の成立後になりますが、省エネルギーセンターのウェブサイトを通じて発信される最新情報をチェックし、申し込みのタイミングを逃さないようにしましょう。
■省エネルギーセンター■
https://www.eccj.or.jp/
■省エネルギーセンター 「省エネ・節電ポータルサイト」 ■
https://www.shindan-net.jp/
なお、令和7年度補正予算案では、省エネ診断後の改善提案の実現に向けて、ソリューションを提供する企業(リース会社、メーカー、金融機関、省エネ診断機関など)と中小企業をつなぐマッチングプラットフォームを創設するとされています。こうした動きにも注目です。
2)ステップ2:補助金を活用し、設備を「最新鋭」に
省エネ診断結果に基づき、老朽化したコンプレッサー、ボイラー、工作機械、あるいは現場の照明(LED)などを更新するとき、重要なのが「補助金」の活用です。ここでは2つの補助金を紹介します。
1.省エネ・非化石転換補助金
「省エネ・非化石転換補助金」は、エネルギーコスト高対応と、カーボンニュートラルに向けた対応を同時に進めていくための、企業の投資を後押しするものです。
令和7年度補正予算案では、従来の4つの類型(工場全体の省エネ (I)、製造プロセスの電化・燃料転換(II)、リストから選択する機器への更新(III)、エネルギーマネジメントシステムの導入 (IV))に加え、「GX III類型」を創設するとされています。
GX III類型は、次のように「メーカー強化枠」と「トップ性能枠」の2つの枠組みがあります。
- メーカー強化枠: 従来のIII類型補助対象設備のうち、次期GXリーグ (注) への参加、企業の成長に対する今後の方針を定めるといった「GX要件」にコミットするメーカーが製造する設備について、これまでの予算枠とは別枠で、上限額等を増額した上で、支援するものです。
- トップ性能枠: 従来の省エネ水準を大きく超える省エネ性能を有する設備について、設備更新における補助率を強化するとともに、これまで支援対象ではなかった新設についても補助対象とするものです。
(注)GXリーグ (https://gx-league.go.jp/)は、2050年のカーボンニュートラル実現と社会変革を見据えて、GXへの挑戦を行い、現在および未来社会における持続的な成長の実現を目指す企業が、同様の取り組みを行う企業群や官・学と共に協働する場です。
令和7年度補正予算による補助の詳細は、環境共創イニシアチブのウェブサイトを通じて発信される最新情報をチェックしましょう。
■令和7年度補正予算 省エネ・非化石転換補助金(工場・事業場型)
https://sii.or.jp/koujou07r/
■令和7年度補正予算 省エネ・非化石転換補助金(設備単位型)
https://sii.or.jp/setsubi07r/
2.新事業進出・ものづくり補助金
「新事業進出・ものづくり補助金」は、従前は別々だった「新事業進出補助金」と「ものづくり補助金」を統合し、2026年度からスタートする補助金です。
GXに資する革新的な製品・サービスの開発や既存事業とは異なる新市場・高付加価値事業への進出、海外市場開拓(輸出) に向けた国内の輸出体制の強化に係る設備投資等を支援するもので、新たな製造プロセスの導入など、攻めの投資に対して手厚い補助があります。
なお、「新事業進出・ものづくり補助金」は、「ものづくり商業サービス省力化・革新的開発・新事業・海外展開促進事業」の一環として中小企業基盤整備機構が運営を担います。
これらの補助金を活用できれば、出費を抑えて最新鋭の設備が手に入り、さらに毎月の電気代・燃料費も削減できるという「二重のメリット」を最終的に得られるかもしれません。
3)ステップ3:優遇税制で収益を確保
企業の脱炭素投資を後押しするため、生産工程を効率化するなどの炭素生産性を向上させる設備を導入するときに活用できるのが「カーボンニュートラルに向けた投資促進税制」です。令和8年度税制改正大綱(2025年12月26日閣議決定)で、炭素生産性の向上率の基準が引き上げられるとともに、適用期限が2年間延長されました。
2028年3月31日までに産業競争力強化法のエネルギー利用環境負荷低減事業適応計画の認定を受け、その認定を受けた日から同日以後3年を経過する日まで、計画認定制度に基づく生産工程等の脱炭素化と付加価値向上を両立する設備の導入に対して、最大10%の税額控除 (中小企業者等の場合)または30%の特別償却が受けられます。
また、特定大企業がサプライチェーン上の中小企業のCO2排出削減を支援した場合、従来通りの向上率基準を適用するなどの配慮も盛り込まれています。

3 なぜ急に「脱炭素経営」が求められるようになってきたのか?
背景にあるのは、2023年に施行された「GX推進法(脱炭素成長型経済構造への円滑な移行の推進に関する法律)」です。これにより、日本全体で、今後10年間で150兆円を超える官民投資が動き出しました。
2026年4月施行の「改正GX推進法」では、CO2の直接排出量が一定規模以上の事業者に対して、排出量取引制度への参加が義務付けられるなど、発注元やサプライチェーンの川上の企業を中心に「脱炭素経営」が以前にも増して注目されるようになっています。
1)サプライチェーンの「選別」が始まっている
自動車産業や建設業界では、既に主要メーカーが取引先に 「2030年までに○%削減」という具体的な数値目標を提示し始めています。対応できない企業は、たとえ技術力が高くても、将来的なサプライチェーンから外されるリスクに迫られることが現実のものとなっています。
2)「カーボンプライシング」の足音
2028年度からは、化石燃料に対して課金される仕組み (化石燃料賦課金)が本格化します。これは、対応が遅れると、電気代や燃料代という形で「罰金のようなコスト」を払い続けなければならなくなることを意味します。早めに脱炭素化を済ませておくことは、将来的な固定費の増加を防ぐ「攻めの防御策」となります。
4 「脱炭素経営」は合理的な経営戦略
脱炭素経営は、単なる「お作法」ではありません。「最新設備を、補助金を利用して導入し、ランニングコストを下げ、取引先からの信頼を勝ち取る」という、極めて合理的な経営戦略です。中東情勢の緊迫化による原油価格高騰、エネルギー価格の不安定化に対応する意味でも「おカネがないからできない」のではなく、「おカネを引っ張ってくるために、脱炭素を旗印にする」。この発想の転換がカギです。
補助金の申請は整えるべき書類も多く、確かに複雑です。しかし、最近は商工会議所や金融機関、さらには設備を納入するメーカーが申請サポートを行ってくれるケースも増えています。一人で悩まず、「補助金を使って更新したい」と周囲に相談することから始めてください。
小規模な建設・製造現場でも効果はあります。特に製造業のコンプレッサー更新や、建設業の重機・車両の電動化 (ハイブリッド化)は、目に見えて燃料費が変わります。また、昨今の求人難において「環境意識の高い会社」というイメージは、若手人材の採用においてもプラスに働くでしょう。
以上(2026年4月作成)
pj50572
画像:picture cells-Adobe Stock
経営のヒントとなる言葉(徳川家康)
「小身者は、朋友切磋の道あり。故にその過(あやまち)知り易し、これ小身者の益なり。大身者はそれと違ひ、朋友の交はり切磋の益なければ、実の過を知ることなし」(*)
出所:「名将名君に学ぶ 上司の心得」(PHP研究所)
冒頭の言葉は、
「間違いを指摘してくれる人がいないからこそ、リーダーは厳しく自分を律する必要がある」
ということを表しています。
織田信長、豊臣秀吉といった独創的なアイデアに富み、世の中を変革した武将と結びながら、着々と力を蓄えていった家康は、関ヶ原の合戦の後、天下統一を成し遂げます。
家康は天下統一を成し遂げただけでなく、265年間続いた江戸幕府の礎を築きました。長期間にわたって徳川家による安定した政権を築いたという点で、家康は組織づくりの達人といえるのではないでしょうか。
それを示すエピソードとして、天下統一を成し遂げる以前の三河の地を治めていた頃のものがあります。家康は、三河の内政に当たらせる3人の奉行を置きました。民衆はこの3人の奉行について、「仏高力、鬼作左、どちへんなしの天野三兵」と評していたといいます。
家康は、仏のように慈悲深い高力清長(こうりききよなが)、気性が激しく、鬼のように怖い本多重次(ほんだしげつぐ。通称「作左衛門(さくざえもん)」)、仏でもなく鬼でもない、中立の立場である天野康景(あまのやすかげ。通称「三郎兵衛(さぶろべえ)」)という、三者三様の人物を奉行に任じました。それぞれの長所・短所を補うような、バランスの取れた人選とすることで、安定した内政の運営が可能になったのです。
その後、家康は江戸幕府においても、老中などのさまざまな役職を複数人で務めるような体制を整えています。権力を一点に集中させて謀反を防ぐという意義もあるでしょうが、個の力の組み合わせによって、より大きな力を発揮できるという点からも、家康は組織づくりを重視していたのではないでしょうか。
次の言葉からは、組織におけるリーダーが果たすべき役割について、家康がどのような考えを持っているのかを知ることができます。
「『井戸掘り経営』『家計簿経営』『千切り経営』が3大経営手法である」(**)
信長、秀吉といった、強烈な個性を発揮したリーダーに比べると、個人としての家康は地味な印象が否めません。
もしかすると、家康自身が自らの資質に負い目を感じていたからこそ、組織として大きな力を発揮するための方法について、考え抜いたのかもしれません。
そして、リーダーとしての求心力を発揮できたのは、冒頭の言葉にあるように、家康が厳しく自分を律することを心掛けていたからでしょう。
若かりし頃、家康は武田信玄(たけだしんげん)に大敗した三方ヶ原の戦いの後、絵師を呼び、自らのみじめな姿を描かせました。家康はそれを巻き物にして常に傍らに置き、慢心の気が起きそうになると、その巻き物を開いて自分を戒めていたのです。自分に厳しい家康であったからこそ、部下たちは尊敬の念を抱き、家康に認められたいと力を発揮したのではないでしょうか。
部下が力を発揮できるような適所を与えることは、リーダーの仕事です。それだけでは、組織としての大きな力を結集することはかないません。
リーダーには、組織が目指すべき方向を示して、一つにまとめ上げることが求められます。そのためには、リーダーが言葉で目指すべき方向を示すことはもとより、部下を背中で引っ張る力強さも求められます。
そうしたリーダーの姿に対して、部下は尊敬の念を持つでしょうし、また意欲にあふれる部下の中には、リーダーの背中を追い抜くほどに成長したいという気持ちが芽生え、仕事に邁進してくれるのです。
【本文脚注】
本稿は、注記の各種参考文献などを参考に作成しています。本稿で記載している内容は作成および更新時点で明らかになっている情報を基にしており、将来にわたって内容の不変性や妥当性を担保するものではありません。また、本文中では内容に即した肩書を使用しています。加えて、経歴についても、代表的と思われるもののみを記載し、全てを網羅したものではありません。
【経歴】
とくがわいえやす(1542~1616)。三河(みかわ)国(現愛知県)生まれ。豊臣秀吉(とよとみひでよし)没後に関ヶ原の合戦において東軍を率いて、石田三成(いしだみつなり)と対戦し、勝利。征夷大将軍に任じられ、江戸幕府を開く。
【参考文献】
(*)「名将名君に学ぶ 上司の心得」(童門冬二、PHP研究所、2007年5月)
(**)「戦国武将のひとこと」(鳴瀬速夫、丸善、1993年6月)
以上(2026年4月更新)
pj15277
画像:日本情報マート
【賃金データ集】初任給のモデル支給額
【賃金データ集】シリーズとは?
【賃金データ集】シリーズは、基本給や諸手当など賃金の主要な構成要素ごとの近年のトレンドを、モデル支給額を中心とした関連データとともに紹介します。経営者や実務家の方々が賃金支給水準の決定や改定を行う際の参考としてご活用ください。なお、モデル支給額などのデータを紹介する際は、基本的に出所に記載されている用語を使用するものとします。また、データは公表後に修正されることがあります。
この記事で取り上げるのは「初任給」(基本給が中心)です。
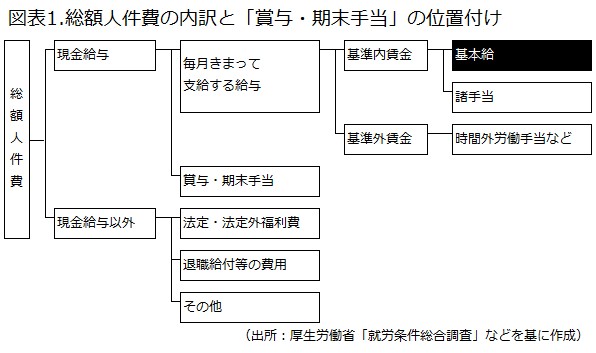
なお、以降で紹介する図表データのExcelファイルは、全てこちらからダウンロードできます。
1 初任給のトレンド
前年からの初任給を引き上げたと回答した企業は、2021年時点で29.9%(前年比12.7ポイント減)となっています。

基本給の体系によって異なるものの、一般的な賃金カーブでは、50歳頃まで賃金支給額が緩やかに増加し、その後は減少に転じます。加えて、60歳以降は定年退職する従業員もいて人数が減るため、企業の賃金負担は軽くなります(退職給付を除く)。

初任給の決定状況については次の通りです。

2 厚生労働省と日本経済団体連合会の統計資料によるモデル支給額









3 地域の状況(東京)


4 情報インデックス(この記事で紹介したデータの出所)
この記事で紹介した統計資料は次の通りです。調査内容は個別のURLからご確認ください。なお、内容はここ数年の公表実績に基づくものであり、調査年(度)によって異なることがあります。
■新規学卒者決定初任給調査結果■
http://www.keidanren.or.jp/policy/index09.html

■賃金構造基本統計調査■
http://www.mhlw.go.jp/toukei/list/chinginkouzou.html

■中小企業の賃金・退職金事情
http://www.sangyo-rodo.metro.tokyo.jp/toukei/koyou/chingin/

以上(2026年5月更新)
pj17903
画像:ChatGPT














